JCO:维持化疗在晚期NSCLC中的应用
尽管直至近期维持化疗才被认定为晚期非小细胞的治疗策略之一,但多年以来,该方法已在其他癌症类型,尤其在恶性血液病治疗中得到了应用。维持化疗在晚期NSCLC中的治疗目的是,在结束一线铂制剂联合化疗后,维持患者的临床状态。在继续维持治疗中,需对最初化疗方案中的某一成分进行继续用药,该成分或者是非铂类细胞毒性药物,或者是分子靶向药物。在转化维持化疗中,则需在完成一线化疗后,立即引入一种无交叉抗性的新药。尽管美国食品药品管理局已批准进行维持治疗,并且该治疗策略也得到了广泛应用,但胸部肿瘤界仍对该治疗策略的某些方面存在巨大争议,包括临床试验终点及设计、二线化疗用药状况、无化疗缓解期的作用、生活质量、经济因素及在该病条件下,PFS是否是一种有价值的治疗目标等方面。
转换维持治疗方式可增加患者对无交叉抗性治疗策略的有效接触。尽管有时也称之为早期二线治疗,但该称呼并不完全准确,因为二线治疗意为,患者经过一线治疗后出现了进展。二线治疗用药的广泛性及在某些情况下的低比例,归因于体能状态、临床及影像学随访频率及性质、当地临床实践方式的变化,以及妨碍进一步治疗的临床急性功能下降可能。通过转换维持治疗,可以对较高比例,通常高于90%的患者进行有效药物持续性给药。转换维持治疗也可降低化疗抗性。因此,需要通过无交叉抗性的序贯治疗方案达到最大的抗癌效果。不仅血管表皮生长因子或VEGFR受体靶向药物具有抑制血管形成的作用,节律化疗也可具有同样功效。在节律化疗方案中,细胞毒药物以较低剂量、间隔较频繁的(如每周进行紫杉醇给药)方式进行给药。节律化疗也可通过调节T细胞从而放大抗癌疗效。
在考察晚期NSCLC治疗时间的最初研究中,研究者对延长一线铂制剂联合化疗方案的作用进行了考察。此类试验在治疗方案以及常规和延长用药组中给药周期数目方面存在不同。多数研究对3或4周期一线化疗方案与6个周期的一项化疗方案进行了对比,仅有一项试验对继续治疗直至出现进展的方案进行了评价。除一项以摘要形式发表的近期研究外,相关研究的两个治疗组均在较短的化疗时间内取得相近的OS,以及较低的毒性较低,此外,患者可在较短的化疗时间内取得相当或较好的生活质量。业已通过非铂类细胞毒药物或分子靶向治疗,如VEGF及EGFR抑制剂进行继续维持治疗策略。迄今为止,在其他继续维持治疗临床试验中尚未取得OS获益,这可能是因为招募患者体能状态较差,以及临床试验设计原因造成。此类研究将PFS设为主要终点,因此不能对OS差异进行考察。在通过靶向药物进行继续维持治疗效果方面,尚没有临床试验晚期针对晚期NSCLC给出直接证据。
某些临床III期试验通过采用转换维持治疗方式,对长春瑞滨、紫杉醇、多西紫杉醇及培美曲塞等细胞毒药物进行了评价。此类临床试验的不同点有,患者群体、随机分配的资格性、随机分配后对照组,以及在出现进展时的治疗限制及相关建议。与之相反,近期通过多西紫杉醇及培美曲塞进行的转换维持治疗临床试验已经取得了比较积极的结果。此外,在通过靶向药物进行转换维持治疗策略方面,也进行了众多临床III期试验。其中包括了三项针对EGFR抑制剂厄洛替尼的临床研究,以及三项针对EGFR抑制剂吉非替尼的临床研究。在目前针对维持治疗进行的临床试验中,研究者对新技术及现有药物的最佳给药方式进行了考察。免疫治疗可能对诱导后化疗尤为适合。鉴于单独临床试验中发现的维持化疗生存获益整体有限,近年来进行了大量的荟萃分析。
近年来,由于生存获益有限、存在附加毒性、经济因素以及生活质量等问题,维持化疗的概念一直存在争议。因此,引起了研究者通过这种不断演化的治疗方式,对鉴别出可能取得最大获益患者的兴趣。鉴于某些研究发现,通过维持化疗取得的生存差异,仅限于在出现进展时未接受二线治疗的患者,因此部分研究者认为,与接受二线治疗相关的患者及病情特征可能对维持治疗策略患者筛选进行指导。最后,正如在其他章节中提到的相关药物临床试验显示,肿瘤组织学及分子特征可对通过培美曲塞及EGFR抑制剂进行维持治疗的获益情况进行预测。
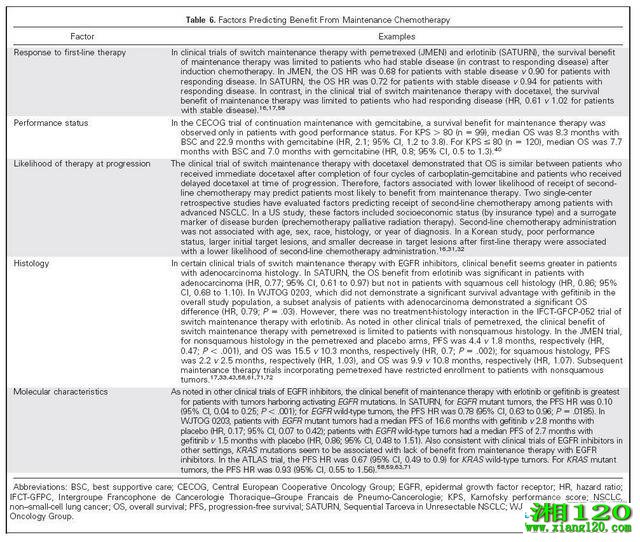
维持化疗获益相关预测因素
在评价维持化疗临床试验对患者生活质量影响方面,需将此类研究置于晚期NSCLC治疗的整个背景下。业已证明,与单纯通过支持性治疗相比,根据未治疗或病情进展的自然史,在确诊后开展一线化疗的方案,以及在出现病情进展后进行二线化疗的方案,均可减少患者症状,改善生活治疗。与之相反,对于病情得到稳定或者出现缓解的晚期NSCLC患者,在接受一线化疗方案治疗后,可使疾病相关症状达到一段时期的控制,并可从之前的治疗中得到恢复。通过密切的临床及影像学监测,可在患者出现临床恶化前,对病情进展进行经常性的检测和确定。尽管从停止治疗到出现病情进展之间的平均时长小于4个月,但是,仍有10%至20%患者的间隔超过6个月。目前,仍没有相关临床试验可以证明,、通过维持治疗患者的整体生活质量显著优于观察组患者。尽管如此,有数项研究已经证明,患者的整体生活质量并未恶化,这表明,与联合化疗方案延长治疗相比,细胞毒性药物单药或生物药物延长给药具有良好的毒性特征。
随着治疗费用的增加越来越受到来自公众及政治方面的注意,在晚期NSCLC维持化疗的经济因素影响方面,也进行了大量的成本效益分析。尽管近年来,在胸部肿瘤界在维持化疗方面存在较大争议,但从患者视角对这种治疗模式衍化进行的相关考察甚少。鉴于相关开支及毒性问题,是否应对晚期NSCLC患者进行维持治疗,尤其是在仅观察发现有PFS获益,而无生存获益的情况下?假定存在无OS改善的PFS改善现象,在患者接受的前提下,进行其他治疗也无关紧要。在没有显著生存优势或症状改善差别的情况下,可能难以对延长治疗而非推迟治疗的方式进行证明,因此不会给予患者所谓的“化疗假期”。尽管如此,许多计划在病情进展时进行进一步化疗的患者不愿意接受该方式。因此,尚存在对方法改进的持续需求,以对最可能从中受益的患者进行鉴别。
为什么某些转化维持治疗试验取得了PFS及生存获益,而其他试验仅取得PFS获益?这种结果可能反映出维持治疗药物在某些情况下的有效疗效,这些疗效不足以转化为生存获益。其他解释包括,可能发现的PFS获益可能是一个假阳性结果(因评价的偏倚性或失访偏倚造成),或某些药物可能会导致肿瘤发生变化,使其表现得更具侵袭性,这抵消了前期病情进展过程中的延迟时间。这些考虑因素可能更适用于继续维持治疗方式。在近期发表的PARAMOUNT临床试验中,患者在接受4个周期的顺铂-培美曲塞治疗后,被随机分配接受培美曲塞或安慰剂治疗,该研究首次在继续维持治疗中发现取得OS获益。尽管如此,该治疗方式仍存在疑点。对照组患者(通过含培美曲塞化疗方案,全部患者最初取得了病情持续消退或稳定),仅有4%的患者在出现病情进展时接受了培美曲塞治疗。因此,尚不清楚在经过无治疗期后,再次给药是否可能也会取得临床获益,同时达到降低继续治疗的开支和毒性的目的。结合EGFR抑制剂吉非替尼及厄洛替尼后,此类方式的前景良好。
很明显,维持化疗并不适用于全部患者亚群。遗憾的是,由于病情进展或治疗相关毒性,在开始接受一线化疗时,较大比例的患者(占临床试验的35%至65%)不适于接受维持治疗。对于某些前景不错的药物,如培美曲塞及贝伐单抗,多达30%的鳞状NSCLC患者并不适用。此外,在肾功能不全(肌酐清除率<45 mL/min)的情况下,也不能进行培美曲塞给药,而在接受化疗的晚期NSCLC患者中,约有10%(其中有20%≥65岁)的患者存在这种临床症状。重要一点的是,在接受一线化疗后,部分比例不定而有时比例较大的患者病情得到了控制,因此他们不愿再接受二线治疗,对于此类患者相关维持治疗的临床试验也给予了关注。另外一个可改善晚期NSCLC患者临床预后的途径是,对此类患者的临床及影像监测加以改进,以增加患者二线治疗的用药可能。
总之,继续维持化疗和转换维持化疗都具有良好的毒性特征,可延长患者PFS,并可在某些情况下取得OS获益。然而,随着当前对治疗开支和治疗质量的重视逐步增加,经济因素及生活质量仍是一个关键性问题。要达到为广大患者、医师及治疗支付者所接受的目的,维持治疗需要满足便捷、耐受性良好、性价比高并且可以延长患者OS等要求。
